四十年來,「胚胎篩選」(Embryo Selection, ES)一直是體外受精(IVF)技術中的核心理念之一,試圖在眾多胚胎中挑選出「最佳」者進行移植。然而,最新的研究指出,這一看似理所當然的概念,其實從未被真正驗證過,更甚者,它可能根本無法改善總體懷孕率與活產率(如圖一) 。
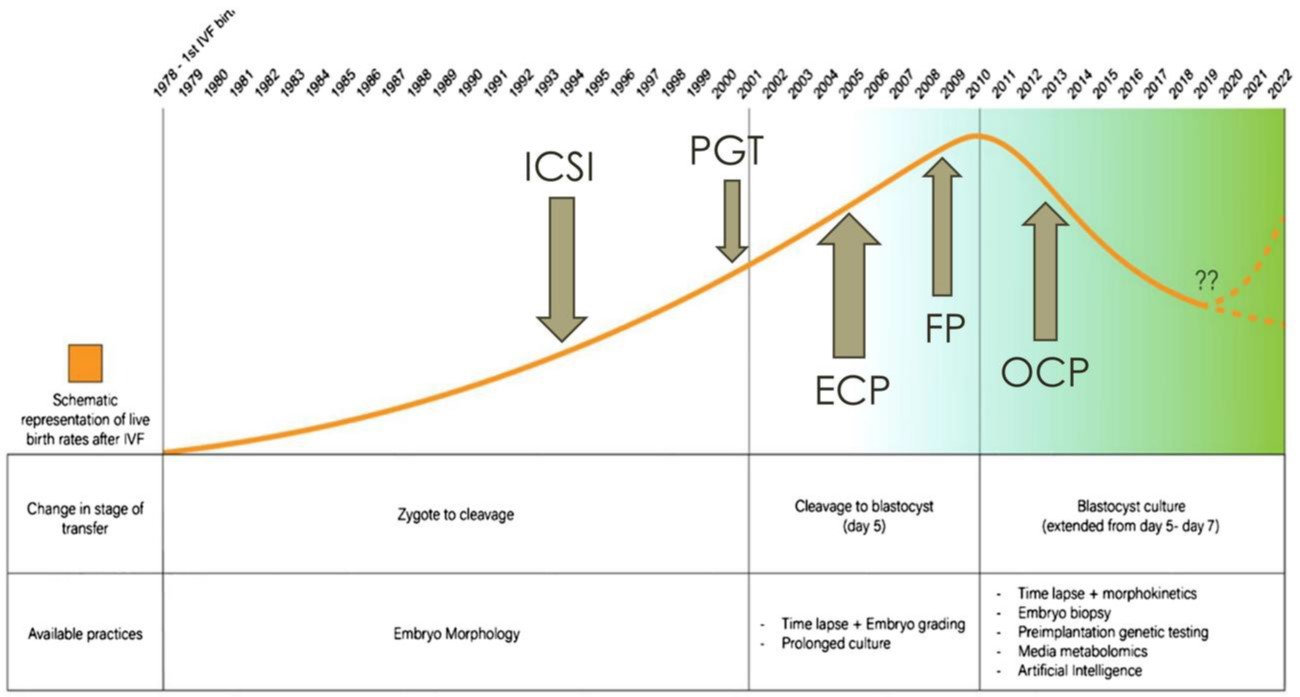
根據由美國與奧地利多所學術機構合作發表的意見性論文指出,「胚胎篩選」(Embryo Selection, ES)的唯一潛在效益,只存在於預後良好的病患中,並僅能縮短懷孕所需時間,對整體生育結果幾乎無實質貢獻。儘管如此,全球仍投入鉅資發展各種「胚胎篩選」(Embryo Selection, ES)「附加項目」(add-ons),如胚胎囊培養、胚胎著床前染色體篩查(PGTA)、時間間隔攝影與人工智慧判讀(Time-lapse+Embryo grading)等,這些技術不僅未能提升成果,反而可能降低成功率。
研究進一步指出,隨機對照試驗顯示,將胚胎培養至囊胚階段並不會提高累積活產率,反而因培養期間胚胎可能停止發育,使得潛在可用的胚胎被錯過。PGT-A 更因高偽陽性率,使許多原本有機會著床的胚胎被誤判為「不可用」,造成可孕胚胎的浪費。這些問題在預後較差的患者中尤其嚴重,因其可用胚胎本就不多,錯失的機會更為關鍵。此外時間間隔攝影與人工智慧判讀 目前的臨床結果未更優於人工專業判讀。
此外,文章也批評了 「胚胎篩選」(Embryo Selection, ES) 對醫療資源與患者心理的衝擊。試圖尋找「最佳」胚胎的過程,不僅提高了經濟負擔,也帶來「失敗後無望」的情緒困境。作者呼籲,應將重心從「胚胎層級的選擇」轉移至「以病患為中心的個人化治療」,並重新聚焦在取卵前階段的改善上,例如依病人年齡與卵巢功能調整排卵誘導策略。
最後,作者強調,「好卵產好胚胎」,臨床應該尊重生理自然選擇的智慧,回歸基本原則,停止對「胚胎篩選」(Embryo Selection, ES) 的迷信。這不僅是對醫學良知的回應,也是對不孕症患者權益的基本保障。
(本文摘自Why the hypothesis of embryo selection in IVF/ICSI must finally be reconsidered ;
Human Reproduction Open, 2025, 2025(2), hoaf011 )



