隨著人工生殖科技的進步,不孕症患者在接受試管嬰兒療程時,除一些必要施行的步驟之外,是否還要考慮其他外加的技術?這個問題常讓一些患者舉棋不定,也增加了諮詢的難度與考量,胚胎著床前基因篩檢(Preimplantation genetic testing for aneuploidy,PGT-A)就是其中一例。
到底是做 PGT-A 好還是不做好呢?目前尚無絕對的答案,為幫助療程開始前能夠提供患者較明確的資訊,美國麻州Boston IVF回溯分析自2014年12月至2016年9月共600名在該中心接受首次試管嬰兒療程的患者施術的臨床結果,包含2017年底前完成冷凍胚胎解凍植入者,依照其在療程開始前是否表示要做 PGT-A的意願分為兩組,一組要做,一組不做,各300名,兩組並依其年齡、取卵數、取卵時間進行配對。其過程如下:
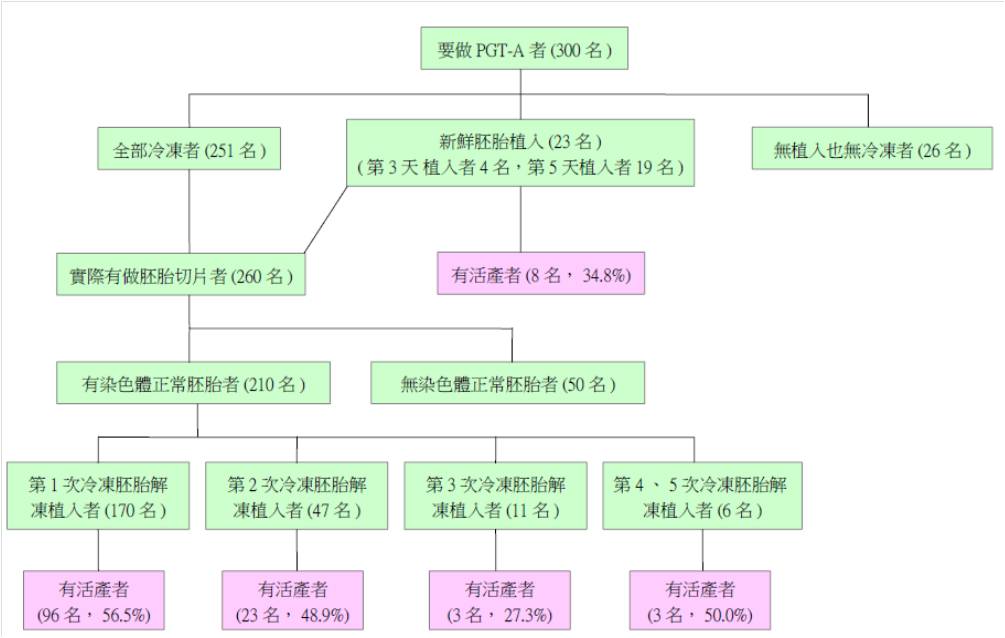
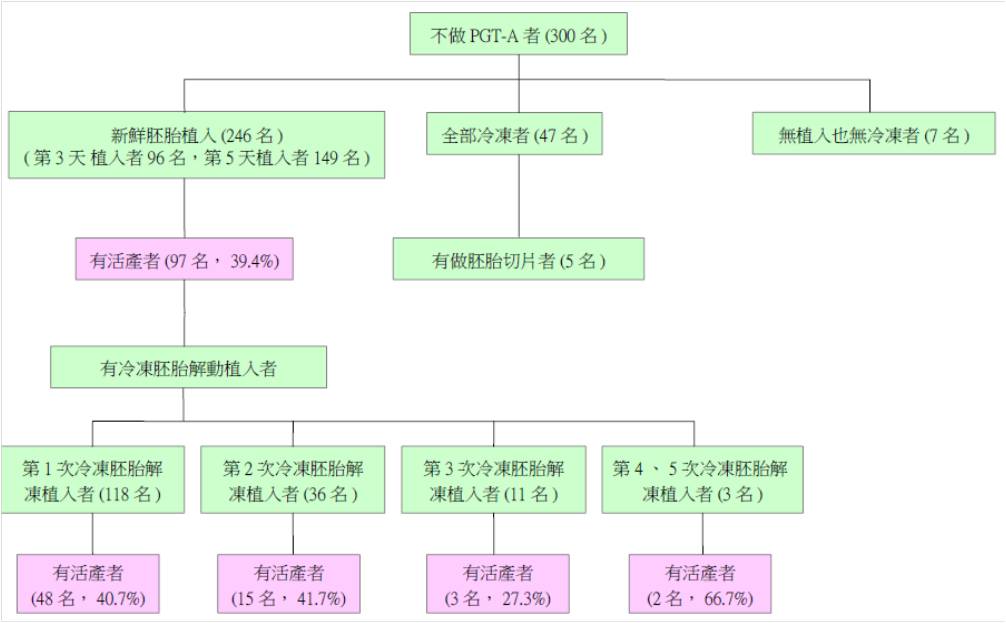
結果顯示:對於38歲以下的婦女,療程前要做PGT-A的意願並不會提升每次取卵的累積活產率,反而顯著降低(PGT-A組vs.對照組:49.4% vs. 69.1%),但每次植入週期的活產率則相近;反之,對於38歲以上的婦女,每次取卵的累積活產率相近(37.8% vs. 37.3%),而每次植入週期的活產率則顯著上升(62.1% vs. 31.7%)。兩組的療程取消率分別為25.3%和2.3%,PGT-A組顯著較高,可能與未發育至可施行切片的階段或者無正常胚胎可植入等因素有關。至於流產率,兩組無顯著差異,大於38歲婦女雖較對照組低(5.7% vs. 9.3%),但未達統計上顯著差異。
根據上述結果,作者認為對於首次療程的年輕患者(<38歲),施行PGT-A對後續臨床結果並無幫助,反而會降低當次取卵的累積懷孕率;但對於年紀較大(>38歲)的婦女,施行PGT-A雖然會減少可植入胚胎數或減少胚胎植入的機會,但一旦有染色體正常的胚胎可供植入時,後續的活產率就大大提升了,不僅可減少胚胎植入的次數和費用,也可避免無謂的胚胎植入後等待開獎前的焦慮,當然,相對地也有可能需因此進行再一次新的療程。
此研究有其優缺點,優點是所納入的研究對象乃依照療程前是否想要進行PGT-A的意願來做分組,因此包含了過程中可能的變數,例如因各種因素改變原來意願者、本來想做但胚胎發育不理想而未能施行者、或者有做但沒有染色體正常的胚胎可供植入者等等,較先前一般以最終有胚胎植入為分母者,未將過程中可能發生的變數考慮進去的研究來得客觀,且更具參考性,但仍無法排除回溯分析特性上的限制。另外,PGT-A組個案之前曾流產兩次以上的比率顯著較對照組高,且身體質量指數(BMI)偏低,可能隱含選擇性偏差。
不孕症夫婦在開始試管嬰兒療程之前,提供周全的諮詢有助於患者對療程的了解並做適當的抉擇,尤其近來PGT-A科技的進步與普及,詢問度相對提高,此研究的結果有助於人工生殖臨床人員在面對患者相關提問時提供她們臨床數據參考,尤其是首次進行試管嬰兒療程的夫婦。作者認為該項技術對於某特定族群的患者(如高齡婦女)是有幫助的,而非所有的患者。
(參考文獻:To test or not to test? A framework for counselling patients on preimplantation genetic testing for aneuploidy (PGT-A) Hum Reprod 2019:34 (2):268-75)



