胚胎著床前基因檢測 (Preimplantation genetic testing for aneuploidy, PGT-A)的技術越來越進步,解析度也越高,目前以次世代定序(Next generation sequencing,NGS)方式為主流,作法是當胚胎在體外發育至囊胚期時進行切片,自滋養層(Trophectoderm, TE)取一小部分細胞進行檢測,之後將胚胎冷凍保存,待報告出爐後再將染色體正常的胚胎進行解凍植入。
目前一般檢測的方式是針對染色體數量(整倍體)是否正常來作評估,整倍體(euploidy)為正常,異倍體(aneuploidy,如單倍體monosomy或三倍體trisomy)為異常,除以上兩種結果之外,還有一種情況稱為鑲嵌型(mosaicism),就是同一顆胚胎所取得的數個細胞,有部分是正常,有部份是異常,兩者同時存在,當遇到檢測結果無正常胚胎時,是否可考慮植入鑲嵌型胚胎呢?若有多顆時,優先順序又是如何?
在胚胎發育過程中,鑲嵌型是很常見的,是一種自然的現象,但隨著胚胎繼續發育,透過''細胞修復機轉'',有些異常的細胞可能較不適合生存而逐漸被淘汰掉,剩下正常細胞繼續發育,所以植入鑲嵌型囊胚亦可能順利懷孕生下健康的寶寶。近兩年已有相關的報導出來(Fragouli, 2017; Greco, 2015; Munne and Wells, 2017),所以當碰到前述情況時,植入鑲嵌型胚胎亦是一項可以考慮的作法。當然,我們仍需要更多前瞻性臨床結果來加以佐證,目前我們該如何來作選擇呢?哪些鑲嵌型胚胎是可以優先考慮植入的呢?
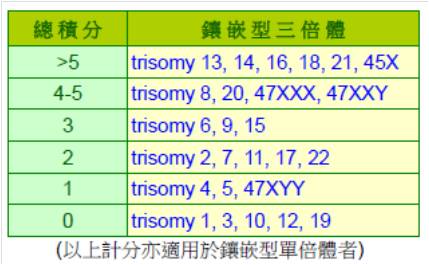
義大利一研究團隊進行一項回溯性分析,擬出一套具證據基礎的統整性評分方式以供參考。該評分方式涵蓋4個部份,以三倍體為例:
1.陽性預測值:該團隊分析單一中心自2000年5月至2016年12月共72,472件絨毛膜樣本(chorionic villus samples,CVS)與後續羊水樣本(amniotic fluid,AF)的結果,評估各染色體之陽性預測值。CVS是懷孕10-12週自胎盤採取一些細胞進行檢測,用以代表PGT-A的結果,因PGT-A是取自滋養層(Trophectoderm, TE),而TE後續發育成胎盤;而羊膜穿刺術是懷孕14-16週時抽取羊水樣本,其中含胎兒掉落的細胞和代謝物,培養後再進行分析。若前者結果為陽性(即有發現鑲嵌型)且後者亦是陽性時稱為陽性預測,即鑲嵌型狀況不僅限於胎盤,亦存在於胎兒本身---也就是我們關注的重點。作者計算各對染色體之陽性預測值,並給予計分,4分(>15%者)、3分(5-15%者)、2分(1-4%者)、1分(<1%者),計分越高者,該染色體風險越高,反之亦然。
2.單親二體症(uniparental disomy, UPD)的風險:過去研究資料顯示在CVS檢測出鑲嵌型異倍體者,而後續AF檢測染色體正常者,有2.1%的機率是屬於臨床上有意義的UPD。因此,作者以前述同一族群為研究對象,針對發生UPD的幾對染色體,包括染色體 6, 7, 11, 14, 15, 16等,若在CVS檢測出有鑲嵌型三倍體者即進一步進行UPD分析,算出各對染色體的發生率並給予計分,3分(>10%者)、2分(1-10%者)、1分(<1%者)、其他均為0分,計分越高者,該染色體發生UPD的風險越高,反之亦然。
3.流產的風險:染色體異常是造成流產的重要因素之一,作者就該中心1995-2015年間流產組織的染色體檢查結果進行分析,計算各對染色體鑲嵌型三倍體的發生率並給予計分, 3分(>10%者)、2分(4-10%者)、1分(1-3%者)、0分(<1%者)。計分越高者,該染色體發生流產的危險性越高,反之亦然。
4.胎兒可活產但異常的風險:除了以上根據數據所評估出的風險計分之外,作者亦根據目前已知可能活產但會造成胎兒異常的情形給予各染色體風險計分。同樣地,計分越高者,風險越高,反之亦然。
4分:trisomy 13, 18, 21, 45X
3分:trisomy 16
2分:trisomy 8, 9
1分:47XXX, 47XXY, 47XYY
綜合以上4部份,加總各染色體的計分如下,總分越高者表示風險越高,若5分以上者則不建議進行胚胎植入,建議植入的優先順序依序為0→1→2→3→4-5
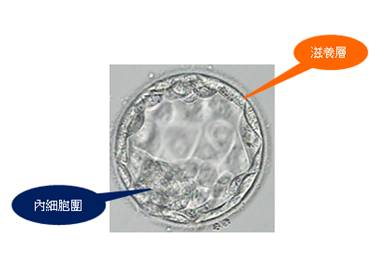
除以上作者所考慮的4個面向以外,鑲嵌型異倍體的''比率''亦可能是一影響因子,目前胚胎切片的方式是胚胎在體外發育至囊胚期時,自滋養層隨機取一小部分細胞再進行檢測。而囊胚主要包含兩個部份,滋養層(Trophectoderm,TE)細胞和內細胞團(Inner cell mass,ICM),前者發育成胎盤,而後者才是發育為胎兒的部份,為避免影響胎兒後續的發育,因此切片是取TE細胞,以TE細胞的檢測結果來推測ICM的狀況,且假設兩者細胞的分佈相似且均勻來作隨機採樣,因此,切片採樣不排除潛伏''採樣偏差''的問題,但以機率概念來看,若檢測結果鑲嵌型異倍體比率越高者,ICM亦存在同樣問題的可能性就越大,因此,有些專家建議不考慮植入高度鑲嵌型胚胎,該研究作者認為若日後研究證實鑲嵌型異倍體''比率''確實在預後上扮演重要角色的話,需再將此項目加入其評分系統中。
綜合上述,當患者碰到PGT-A檢測結果無正常胚胎時,鑲嵌型胚胎是否可以考慮植入? 在更進一步前瞻性臨床報告出來之前,作者認為該評分系統可協助臨床人員如何優先選擇鑲嵌型胚胎植入,也可藉此提供患者相關問題的諮詢。
參考文獻:An evidence-based scoring system for prioritizing mosaic aneuploid embryos following preimplantation genetic screening. RBM ONLINE 36 (2018) 442–449



